2026/03/08
【横浜・戸塚駅西口 徒歩10分/駐車場あり】
内科・循環器内科・糖尿病内分泌内科|戸塚クリニック
(院長:村松 賢一)
当院は「内科のかかりつけ」として、
高血圧・糖尿病などの生活習慣病や体調不良、
甲状腺を含む内分泌のご相談まで幅広く対応しています。
予約優先制ですが、予約なしでも受診可能です。
(予約をおすすめする理由は待ち時間を短くするためです。
混雑時はお待ちいただく場合がありますが、症状に合わせて柔軟に対応します)
症状が気になる方は、ご都合のよいタイミングでお越しください。
▶ WEB予約(24時間受付)
https://wakumy.lyd.inc/clinic/hg08287
▶ クリニック案内
https://www.totsukaclinic.com
マンジャロ・ゼップバウンドは毎週打たないとダメですか?
2026年論文が示した「減頻投与」という新しい考え方
最近、外来でこんな質問をよく受けます。「マンジャロって毎週打たないとダメなんですか?」「血糖コントロールが安定してきたのに、まだ毎週マンジャロを打ち続けないといけない?」「ゼップバウンドで減量が順調なら、注射間隔を延ばせない?」「ずっと続けないといけない薬ですか?」
「減頻投与」とは、週1回を隔週(2週に1回)などへ減らすアプローチのことです。2026年発表の最新論文をもとに、現時点でわかっていること・いないことを正直にお伝えします。

- 現在の標準は「週1回」——ガイドライン上この原則は変わっていません
- 2026年論文(Wong et al.)でn=30の88%が減頻投与で維持を継続——ただしLevel 4(ケースシリーズ)
- 「完全中止」とは別物——中止後は+9.9%リバウンド(SURMOUNT-4)、減頻継続は違うアプローチ
- 自己判断での変更は禁物——HbA1c悪化・体重リバウンドのリスクあり
- 当院ではマンジャロ(2型糖尿病)の処方・相談を行っています。ゼップバウンドの処方は行っていません
🔢 「n=30」って何? なぜ重要なの?サンプルサイズの読み方 ▾
医学論文の 「n=○○」はその研究に参加した患者数を意味します。今回の論文(Wong et al. 2026)は n=34(うち解析対象30名)です。
たとえば「コインを10回投げて8回表が出た」→「このコインは表が出やすい」と言えるでしょうか? 10回では偶然の可能性が高い。1000回なら信頼できます。医学でも同じで、人数が少ないほど「たまたまそうだった」リスクが高くなります。
n=30でも価値はあります。全く前例のない治療では、n=10〜30の研究が「最初の手がかり」として重要な役割を担います。ただし「確定した答え」ではなく、「さらに大きな研究が必要な有望なシグナル」として読むのが正確です。
・使用薬剤:セマグルチド 70%(21名)/チルゼパチド 30%(9名)の混在データ
・T2DM合併:53%(16/30名)。糖尿病・肥満症の適応症別サブ解析は行われていません
・人種:白人 87%(26名)、アジア人 13%(4名)のみ。日本人への適用は不明
📊 「EBM Level 4」って何? 信頼できるの?エビデンスレベルの5段階ピラミッド ▾
医学の世界では研究の種類によって「どれだけ信頼できるか」をランク付けしています(エビデンスレベル EBM)。
Level 4 = 「価値がない」ではありません。新しい治療の研究は必ずLevel 4〜5から始まります。Level 4の意味は「有望なシグナルだが、まだ標準治療にする証拠が揃っていない」です。
🔍 「後ろ向き研究」って? 前向きと何が違うの?研究デザインの基本 ▾
後ろ向き(Retrospective):過去のカルテを振り返る研究。今回はこれです。バイアスが入りやすい(うまくいった患者のカルテだけが集まりやすい)が、迅速に実施できます。
前向き(Prospective)・RCT:あらかじめ計画して追跡する研究。バイアスが少なく信頼性が高い。現時点では減頻投与のRCTは存在しません。
マンジャロとゼップバウンド——同じ成分、異なる目的
マンジャロとゼップバウンドはどちらもチルゼパチド(tirzepatide)という同一の有効成分を持つ薬ですが、承認されている適応症が異なります。
マンジャロ使用中(糖尿病)の方から:「HbA1cが正常化した。血糖は安定しているのに、まだ毎週打たないといけないのか?」
共通の悩み:「費用がかかる。いつまで毎週注射が必要?やめたい気持ちもあるが、やめるとリバウンドが怖い」
現在の標準は「週1回」——これは変わっていません
最初に明確にお伝えします。2026年3月現在、マンジャロ・ゼップバウンドいずれも、添付文書・国内外のガイドライン(The Obesity Society 2025ガイドライン等)における標準投与法は「週1回皮下注射」です。本記事は「将来的な選択肢の可能性」を解説するものであり、現在の日本の標準治療を変更・推奨するものではありません。
マンジャロ(糖尿病)の場合:血糖コントロールが悪化し、HbA1cが上昇するリスクがあります。
ゼップバウンド(肥満症)の場合:体重のリバウンドが起こる可能性があります。
どちらの場合も、添付文書の用法・用量から外れることで保険診療上の問題が生じます。

▲ 完全中止後のリバウンドリスクと「減頻継続」は本質的に異なります(詳細はSection 5参照)
2026年の新論文:減頻投与ケースシリーズの結果
2026年初頭に医学誌Obesityに掲載されたケースシリーズ(Wong et al., 2026)が注目を集めています。米国スクリップスクリニックから発表されたこの研究は、「体重プラトー後に減頻投与へ移行した場合、体重・体組成・代謝指標は維持されるか?」という問いに初めて実臨床データで取り組んだものです。
解析対象30名のうち、チルゼパチド21名・セマグルチド9名が混在しており、薬剤別の効果を分離することはできません。また糖尿病・肥満症が混在しており、適応症別のサブ解析は行われていません。
研究の概要
主な結果
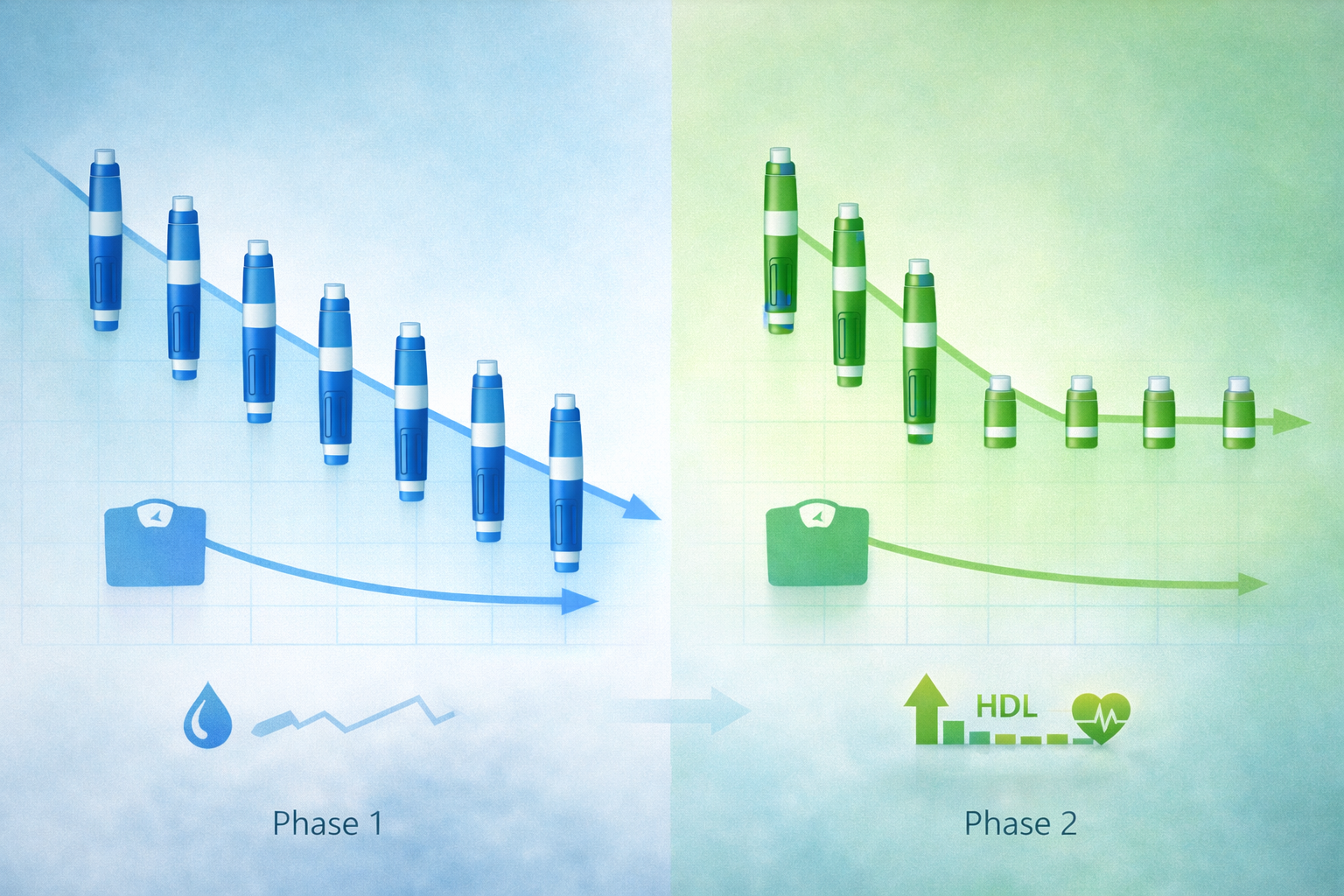
▲ 週1回投与期(87.9→74.1kg)から減頻移行後(→72.4kg)の体重推移イメージ
HbA1c:プラトー時5.1%→減頻移行後も5.1%維持(p=0.89)
中性脂肪:121→84 mg/dLに改善後、75 mg/dL前後で維持(p=0.29)
HDLコレステロール:減頻移行後にむしろ有意に上昇(49.5→56.0 mg/dL、p<0.001)
骨格筋量:週1回期では低下したが、減頻後は維持〜増加傾向(p=0.21、n=20のみ)
論文の限界と正直な評価
| 限界 | 臨床的意味 |
|---|---|
| 後ろ向き・非盲検のケースシリーズ(n=30) Level 4 |
治療方針を直接変更するエビデンスではありません |
| 対照群なし | 週1回継続・完全中止との直接比較ができない |
| 白人87%(26名)、アジア人13%(4名)のみ | 日本人を含むアジア人は4名のみ。日本人特有の内臓脂肪リスク(BMI 25以上が肥満)を踏まえると特に要注意 |
| チルゼパチド・セマグルチド混在(21:9) | マンジャロ/ゼップバウンド単独の効果は分離不可 |
| 糖尿病・肥満症の混在(適応症別の分析なし) | マンジャロとゼップバウンドで結果が異なる可能性 |
| 投与頻度が不均一(10日〜6週) | 「隔週」ではなく「reduced-frequency」が正確な表現 |
| 二次エンドポイントの欠損が多い | 体組成データはn=20のみ、代謝指標はn=24のみ |
著者ら自身も「本研究は概念実証(proof of concept)にすぎない。大規模RCTによる検証が必要」と明記しています。
「完全中止」と「減頻投与」は本質的に別物です
SURMOUNT-4試験(完全中止):チルゼパチドを完全に止めたグループは約1年で体重が+9.9%(95%CI: +8.4〜+11.4%)リバウンドしました。
今回の論文が提案するのは「完全にやめる」のではなく「頻度を落として継続する」コンセプトです。チルゼパチドの消失半減期は約5日(Urva et al., 2021)であり、14日後にも一定の薬理作用が残る可能性があります。
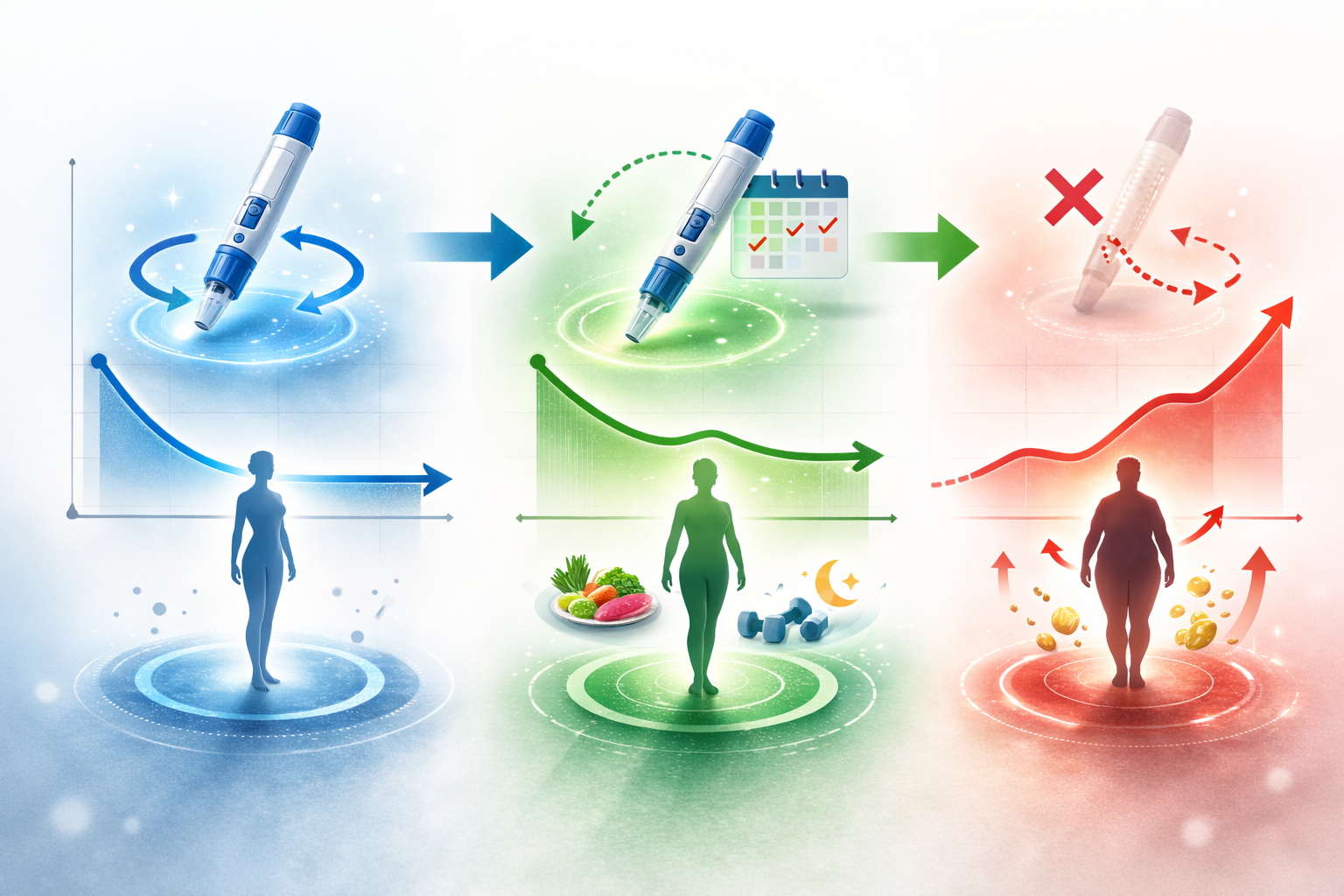
▲ GLP-1治療の3パターン:「継続(週1回)」「減頻投与(隔週など)」「完全中止」——今回の論文が扱うのは中央の「減頻継続」です
チルゼパチドの消失半減期は約5日(Urva et al., Clin Pharmacokinet, 2021)。薬物動態モデリング研究(Cengiz et al., Diabetes Obes Metab, 2025;シミュレーション上の知見)でも、減頻投与では薬効の一定割合が維持される可能性が示されています。
ただし、どの程度の濃度が体重・血糖の維持に十分かは個人差があり、まだ確立されていません。
▲ チルゼパチドはGIP・GLP-1の二重受容体作動薬。半減期約5日のため、14日後にも薬理作用が残る可能性があります
運動・食事習慣が鍵を握る理由
介入研究によると、中等度〜強度の有酸素運動継続で食後のGLP-1分泌が+37%増加したという報告があります(Holt et al., Obesity, 2026;介入研究、RCTではありません)。
超加工食品の多量摂取は総カロリー摂取量の増加と食後GLP-1分泌の低下傾向と関連しています(Hall et al., Cell Metab, 2019)。高タンパク食(鶏肉・魚・豆類・卵)はGLP-1の食後分泌を促す食事パターンです。
「減頻投与への移行を目指す」動機は、食事・運動習慣の本格的な見直しを促す良い機会にもなりえます。
当院の現時点の考え方——糖尿病・肥満症それぞれの視点で
今回の論文は「GLP-1薬の減頻度維持療法」という新しいコンセプトに初めて実臨床データを与えた点で意義があると考えています。一方で、当院では現時点で積極的に減頻投与を推奨していません。エビデンスレベルが低く(Level 4)、適応症別・薬剤別のデータも存在しないためです。
循環器専門医として特に注目しているのは、血圧・中性脂肪・HbA1cといった代謝指標が減頻投与中も維持されていた点です。これらは心血管リスクに直結しますが、n=30の小規模データである点は忘れてはなりません。
また今回の研究は欧米人(白人87%、アジア人13%)対象であり、日本人データはありません。日本人はBMIが低くても内臓脂肪型肥満(BMI 25以上で肥満と定義)になりやすく、より慎重なモニタリングが必要と考えます。
マンジャロ(糖尿病)の場合:特に慎重に
- ① 体重が安定している:3か月以上プラトー維持
- ② HbA1cが良好(例:6.5%未満):目標値内を安定維持
- ③ 生活習慣が定着している:食事管理・運動習慣が日常に
- ④ 低血糖リスクが低い:SU薬・インスリン非併用
慎重が必要なケース(減頻は推奨しない):
・HbA1cがまだ不安定、または目標値を上回っている方
・インスリン分泌能が低下しGLP-1薬への依存度が高い方
・心不全・腎臓病などの合併症がある方
将来的に議論できる可能性がある条件(目安・現時点では標準治療ではありません):
・HbA1c安定して目標値内を3か月以上維持、体重も安定、生活習慣が定着、低血糖リスクが低い
ゼップバウンド(肥満症)の場合:体重安定が前提
※当院ではゼップバウンドの処方は行っていません。処方医との相談にお役立てください。
慎重が必要なケース:
・まだ体重減少フェーズで目標BMIに未達の方
・代謝異常(高血圧・脂質異常)が残存している方
・睡眠時無呼吸症候群など肥満関連合併症の治療中の方
将来的に議論できる可能性がある条件(目安):
・BMI 25以下に到達し3か月以上体重安定(変化5%未満)、代謝指標正常化、生活習慣定着
※当院はマンジャロ(2型糖尿病)の相談・処方が対象です。ゼップバウンドの処方は行っておりません。
マンジャロ(糖尿病治療)の投与頻度についてご相談ください
当院ではマンジャロ(2型糖尿病)の処方・管理を行っています。血糖コントロールの状況に合わせて、減頻投与の可否・費用・生活習慣との組み合わせ方をデータに基づき丁寧にご説明します。
※ゼップバウンド(肥満症)の処方は行っておりません。受付時間など詳細はクリニック公式サイトでご確認ください。
よくあるご質問
マンジャロ 血糖コントロールが良好になったら注射を減らせますか?+
ゼップバウンド 減量が順調で体重が安定してきた。注射間隔を延ばせますか?+
マンジャロ マンジャロをやめるとどうなりますか?体重は戻りますか?+
マンジャロ・ゼップバウンド共通 チルゼパチドは一生続けないといけない薬ですか?+
マンジャロ・ゼップバウンド共通 自己判断で2週に1回に変えてもいいですか?+
マンジャロ・ゼップバウンド共通 マンジャロ・ゼップバウンドをやめたら体重は戻りますか?+
マンジャロ・ゼップバウンド共通 隔週にすると保険診療は使えますか?+
マンジャロ・ゼップバウンド共通 保険診療でマンジャロの投与頻度を変えることはできますか?+
マンジャロ・ゼップバウンド共通 マンジャロとゼップバウンドは何が違うのですか?+
マンジャロ・ゼップバウンド共通 マンジャロとゼップバウンドは別の薬ですか?同じ薬の注射頻度を減らすことはできますか?+
マンジャロ・ゼップバウンド共通 横浜・戸塚でマンジャロ・ゼップバウンドの相談ができますか?+
院長より
「一生注射し続けないといけないのか」——マンジャロ・ゼップバウンドの治療を開始するかどうかを悩んでいる患者さんの最大の不安のひとつです。今回ご紹介したWong et al.(2026)の論文は、その問いに対して初めて実臨床データで「必ずしもそうではないかもしれない」という初期データを示した、概念実証として意義深い研究です。
ただし、エビデンスレベルは低く(Level 4)、適応症別・薬剤別の分析もなく、日本人への適用も未知数です。「週1回打ち続けることへの不安」「費用の問題」「生活習慣とのバランス」——そういったお気持ちを、外来でぜひ率直に話してください。
「やめるか続けるか」ではなく、「どう続けていくか」を一緒に考えること。それが、長期的な健康管理につながると考えています。
院長 村松 賢一
内科・循環器内科・糖尿病内分泌内科|日本内科学会総合内科専門医・循環器専門医
参考文献
- Wong M, et al. Reduced-Frequency GLP1 Therapy Maintains Weight, Body Composition, and Metabolic Syndrome Improvements. Obesity. 2026. doi:10.1002/oby.70137
- Jastreboff AM, et al. Tirzepatide Once Weekly for the Treatment of Obesity. N Engl J Med. 2022;387:205-216. doi:10.1056/NEJMoa2206038
- Aronne LJ, et al. Continued Treatment With Tirzepatide for Maintenance of Weight Reduction: SURMOUNT-4. JAMA. 2024;331:38-48. doi:10.1001/jama.2023.24945
- Wilding JPH, et al. Weight Regain After Withdrawal of Semaglutide: STEP 1 Extension. Diabetes Obes Metab. 2022;24:1553-1564. doi:10.1111/dom.14725
- Cengiz A, et al. Alternative Dosing Regimens of GLP-1 Receptor Agonists. Diabetes Obes Metab. 2025;27:2251-2258. doi:10.1111/dom.16229
- Urva S, et al. Pharmacokinetics of Tirzepatide. Clin Pharmacokinet. 2021;60:1049-1059. doi:10.1007/s40262-021-01012-2
- Holt J, et al. Exercise After Weight Loss Increases Postprandial GLP-1 Secretion. Obesity. 2026;34:51-57. doi:10.1002/oby.70043
- Hall KD, et al. Ultra-Processed Diets Cause Excess Calorie Intake and Weight Gain. Cell Metab. 2019;30:67-77. doi:10.1016/j.cmet.2019.05.008
- 日本糖尿病学会. 糖尿病治療ガイド2024-2025. 文光堂; 2024. www.jds.or.jp
- 日本肥満学会. 肥満症診療ガイドライン2022. www.jasso.or.jp(学会誌・ガイドライン)
